Cos’è la sindrome da pseudoesfoliazione
La sindrome da pseudoesfoliazione è un disturbo cronico della matrice extracellulare legato all’età. Provoca la deposizione di materiale fibrillare (pseudoesfoliativo) anormale all’interno di vari tessuti corporei.
Questa condizione si manifesta principalmente nel segmento anteriore dell’occhio.
Gli individui che ne soffrono possono sviluppare glaucoma pseudoesfoliativo in presenza di pressione intraoculare cronica elevata, neuropatia ottica glaucomatosa e danni al campo visivo.
La sindrome da pseudoesfoliazione (PEX) è considerata una microfibillopatia legata all’età. Colpisce diversi organi sistemici ed è caratterizzata da una progressiva deposizione cronica e dall’accumulo di materiale extracellulare bianco-grigiastro in diversi organi.
Conseguenze per i pazienti affetti da PEX
La PEX può portare a glaucoma secondario, noto come glaucoma pseudoesfoliativo, una delle principali cause di cecità in tutto il mondo.
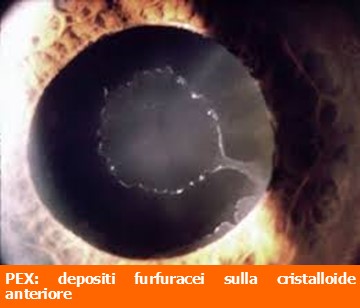
Questo disturbo sistemico viene in genere diagnosticato clinicamente durante l’esame oftalmologico di routine con visualizzazione con lampada a fessura di materiale fibrillare (pseudoesfoliativo) bianco e squamoso sul margine pupillare dell’iride e della capsula anteriore del cristallino.
Questa condizione colpisce il cristallino e la rete trabecolare, responsabile della regolazione dell’idrodinamica oculare.
Piccole scaglie di materiale, similfurfuracee, tendono ad accumularsi sulla superficie del cristallino, dell’iride, della zonula e del corpo ciliare
Questo accumulo può causare un aumento della pressione intraoculare (IOP) all’interno dell’occhio, portando a glaucoma e altri problemi alla vista.
La PEX è più comune negli individui di età superiore ai 60 anni ed è spesso associata a un rischio più elevato di sviluppo della cataratta. Sebbene attualmente non esista una cura per la PEX, la diagnosi precoce e il trattamento possono aiutare a prevenire o rallentare la progressione della perdita della vista.
La PEX può essere presente unilateralmente o bilateralmente.
Essa è fortemente associata all’aumento della pressione intraoculare (IOP) fino al 44% dei pazienti e al successivo sviluppo di glaucoma da pseudoesfoliazione (PEG), rendendolo la causa più comunemente identificabile di glaucoma secondario ad angolo aperto.
La PEX è anche associata a un intervento di cataratta tecnicamente impegnativo: gli occhi affetti da PEX si dilatano male e hanno zonule del cristallino instabili, che possono portare a un rischio maggiore di complicanze come la rottura del sacco capsulare, la dialisi zonulare e la perdita del vitreo.
Genetica ed opzioni eziologiche
È stato scoperto che le varianti di alcuni geni sono più comuni negli individui con PEX e glaucoma da PEX, suggerendo che possono svolgere un ruolo nello sviluppo della condizione.
I depositi di PEX sono composti da diverse proteine ed enzimi extracellulari, molecolari e di membrana che includono tropoelastina, fibrillina-1, elastina, LOL1, amiloide, fibulina, vitronectina, clusterina.
Le varianti genetiche o le mutazioni che causano la disregolazione e la produzione di questi componenti possono potenzialmente essere importanti nella suscettibilità genetica per PEX e glaucoma da PEX.
I fattori ambientali che sono stati proposti per svolgere un ruolo nello sviluppo della PEX includono l’esposizione alla luce solare e alla luce ultravioletta, il consumo di alcol a lungo termine, l’eccesso di caffeina, le temperature più elevate, i fattori climatici e geografici, la dieta, l’infezione virale e i traumi o gli interventi chirurgici che coinvolgono il segmento anteriore.
Gli studi attuali hanno dimostrato che i fattori associati all’aumento dello stress ossidativo, alla produzione di radicali liberi, all’interruzione della barriera emato-acquosa e ai limitati meccanismi di difesa antiossidante possono svolgere un ruolo importante nell’eziopatogenesi di PEX e glaucoma da PEX.
Epidemiologia e fattori di rischio
La prevalenza di PEX aumenta notevolmente con l’età. Si stima che fino al 20% della popolazione over 60 possa essere colpita. La PEX si trova in tutte le popolazioni geografiche con una variazione significativa della prevalenza, che varia dallo 0% al 38%.
Nelle popolazioni di discendenza scandinava, nordeuropea e mediterranea, la prevalenza di PEX è stimata tra il 5% e il 20%.
I paesi nordici e del Mediterraneo orientale sono i più colpiti, mentre le popolazioni dell’Asia orientale e degli Inuit hanno la prevalenza più bassa.
Nelle popolazioni di discendenza scandinava, nordeuropea e mediterranea, la prevalenza di PEX è stimata tra il 5% e il 20%.
I paesi nordici e del Mediterraneo orientale sono i più colpiti, mentre le popolazioni dell’Asia orientale e degli Inuit hanno la prevalenza più bassa.
È stato proposto che la variazione della prevalenza sia dovuta all’epigenetica, all’atteggiamento degli abitanti, all’esposizione ai raggi UV, alle condizioni climatiche, alla vicinanza all’equatore, a fattori dietetici, ai meccanismi di stress ossidativo ed alla predisposizione genetica.
I principali fattori di rischio includono:
- età, fattore di rischio più forte, la PEX si verifica raramente al di sotto dei 50 anni, con un’incidenza che aumenta con l’età
- razza, le popolazioni nordiche e del Mediterraneo orientale hanno un rischio maggiore, alta quota e le radiazioni UV.
- Basso consumo di antiossidanti alimentari,
- tabagismo,
- caffeina,
- alcol e fattori che favoriscono lo stress ossidativo.
La diagnosi di glaucoma secondario viene raggiunta quando la PEX è associata a livelli elevati e fluttuanti di IOP, oltre ad alterazioni funzionali nella perimetria computerizzata e/o difetti nello strato di fibre nervose ottiche e retiniche. Il glaucoma da PEX rappresenta il 25% dei soggetti affetti da glaucoma ad angolo aperto in tutto il mondo.
Gestione della sindrome da pseudoesfoliazione
Non esiste un trattamento per arrestare la deposizione del materiale PEX. La gestione si concentra su controlli regolari per prevenire e trattare il glaucoma.
- Terapia Medica: I farmaci topici (prostaglandine, beta-bloccanti, inibitori dell’anidrasi carbonica) sono il trattamento iniziale, ma il PEG è più resistente rispetto al glaucoma primario. La pilocarpina è sconsigliata. Si raccomanda una IOP target più bassa rispetto al glaucoma primario.
- Terapia Laser: La trabeculoplastica laser selettiva (SLT) è efficace nel ridurre la IOP del 30%, ma non è permanente. Altre opzioni includono la trabeculoplastica con laser ad argon (ALT), meno ripetibile ma temporaneamente utile.
- Terapia Chirurgica: Opzioni come trabeculectomia, dispositivi di drenaggio del glaucoma, canaloplastica o viscocanalostomia vengono considerate se altre terapie falliscono. La chirurgia della cataratta in pazienti con PEX è complessa a causa della lassità zonulare e di un maggiore rischio di complicanze postoperatorie.
- Nuove Terapie: Sono in studio approcci innovativi, tra cui microRNA, terapia genica, cellule staminali, nanotecnologie e fotobiomodulazione, ancora in fase preclinica.
Educazione del paziente con sindrome da pseudoesfoliazione
I pazienti con sindrome da pseudoesfoliazione devono sottoporsi a screening oculistici annuali per monitorare il rischio di ipertensione oculare e glaucoma.
Devono essere informati dal Medico Oculista sull’importanza dell’aderenza al trattamento per prevenire danni visivi e sui rischi associati agli interventi chirurgici, come la cataratta, che possono comportare complicazioni o la necessità di interventi successivi.
La PEX è associata a patologie cardiovascolari e cerebrovascolari, come ipertensione, angina, infarto miocardico e ictus.
I pazienti potrebbero dover approfondire il loro profilo di rischio vascolare con il medico di base.
Studi hanno collegato la PEX a condizioni cardiovascolari come malattie coronariche (CAD) e aritmie, suggerendo che i depositi di materiale PEX nei vasi contribuiscano all’aumento della resistenza vascolare, riduzione del flusso sanguigno e rigidità arteriosa.
Inoltre, la PEX è associata a malattie neurologiche e sistemiche, tra cui il morbo di Alzheimer, aneurisma aortico, disfunzione miocardica e demenza. La fisiopatologia di queste condizioni potrebbe essere legata all’aggregazione del materiale PEX e alla compromissione vascolare.
Articolo tratto dalla lezione del Percorso Formativo Professione Oculista del Dott. Massimo Savastano “La sindrome da pseudoesfoliazione ed il glaucoma pseudoesfoliativo”.
Vuoi approfondire l’argomento e migliorare la gestione dei sintomi oftalomologici legati a questa patologia? ACQUISTA SUBITO la lezione integrale.